アトピー性皮膚炎とは

かゆみのある湿疹が、慢性的に良くなったり悪くなったりを繰り返す病気です。皮膚のバリア機能(外界からの刺激や乾燥から保護する機能)が低下し、皮膚に炎症を起こし、かゆみにより引っ掻くことでさらにバリア機能が低下する悪循環に陥ってしまいます。
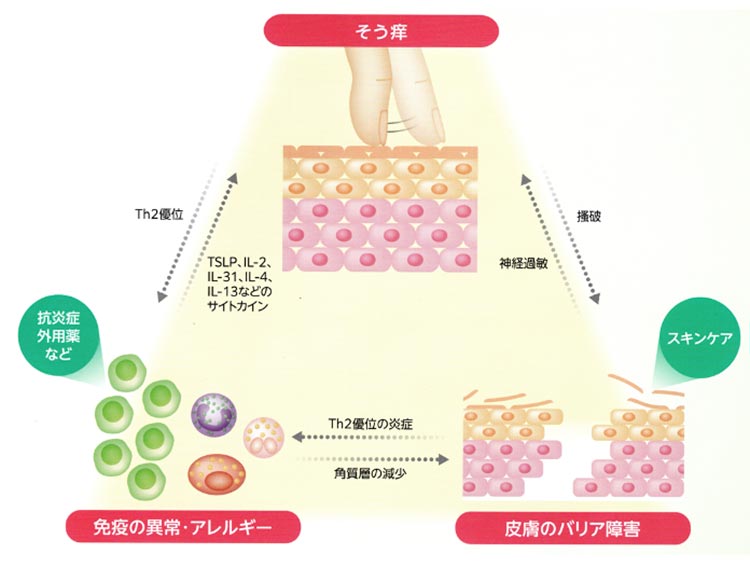
Inflamm Regen. 2017 (一部改変)
アトピー性皮膚炎の診断
当院ではUKWP(The U.K. Working Party)の診断基準を用いています。
大基準と3つ以上の小基準を満たすものをアトピー性皮膚炎と診断する。
- 大基準
-
- 皮膚がかゆい状態である(または、両親から子供が皮膚を引っかいたり、こすったりしているという報告がある)。
- 小基準
-
- これまでに肘の内側、膝の裏、足首の前、首のまわり(10歳未満は頬を含む)のどこかに皮膚のかゆい状態がでたことがある。
- 喘息または花粉症の既往がある(4歳未満は一等親以内のアレルギー疾患の既往も含む)。
- 過去12か月の間に全身の皮膚乾燥の既往がある。
- 関節の内側の湿疹(4歳未満は頬/額および四肢外側の湿疹も含む)が確認できる。
- 2歳未満で発症している(4歳未満の子供にはこの基準を使用しない)。
アトピー性皮膚炎の悪化要因と検査
アトピー性皮膚炎の悪化要因は1つではなく、季節、ペット、汗や汚れ、ストレス、体調、その他生活環境など様々あり、お子さまによっても異なります。症状のみ、あるいは検査結果のみで判断はできず、これまでの経過など総合的に判断します。
アトピー性皮膚炎と食物アレルギー
以前は食物アレルギーのある子がアトピー性皮膚炎を発症すると考えられていました。近年は湿疹がありバリア機能が低下している皮膚から食物抗原が入り込むことによって食物アレルギーが発症することが明らかになりました(図2 二重抗原暴露仮説)。
アトピー性皮膚炎のある乳児に対しては、湿疹をしっかり治療しながら、加熱卵など離乳食を少量ずつ開始することが必要です。それにより食物アレルギーの発症を減らせます。血液検査のみで判断することは不適切です。
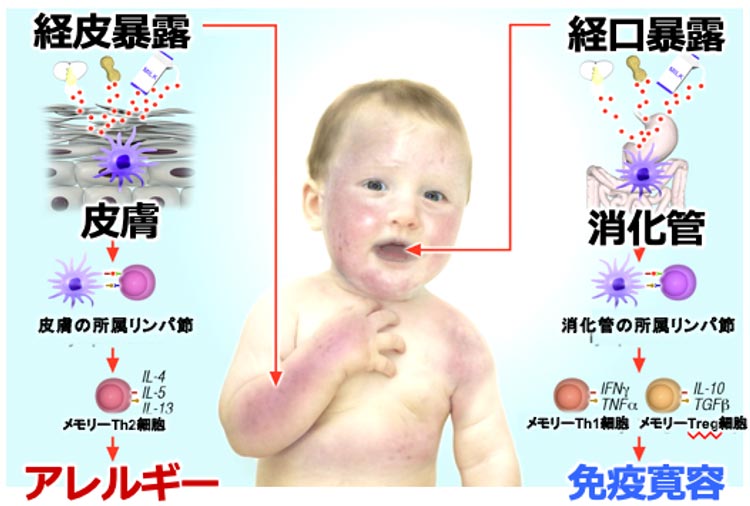
2008;121(6):1331-1336
アトピー性皮膚炎治療の目標
- 症状がない、または症状があっても軽微
- 日常生活に支障がない
- 薬物療法もあまり必要ない
アトピー性皮膚炎の治療
3本柱として、①スキンケア ②薬物療法 ③悪化要因の対策 があります。
スキンケア
- からだの洗い方
-
- ① しっかりとした泡を立てましょう
- ② 泡を使って手で洗いましょう
- ③ シワのある部分、湿疹の部位も洗いましょう
- ④ 汚れや泡が残らないようにぬるま湯でよく流しましょう
- 保湿剤の塗り方
-
- ① 入浴後、早めに保湿しましょう
- ② たっぷりと皮膚にのせるように塗りましょう
- ③ 症状が落ち着いても正しく続けましょう
薬物療法
- (1) 外用薬
-
- ステロイド外用薬(治療の基本となる軟膏)
- タクロリムス軟膏(2歳以上)
- デルゴシチニブ軟膏(生後6か月以上)
- ジファミラスト軟膏(生後3か月以上)
- タピナロフ軟膏(12歳以上)
- (2) 注射薬
-
- デユピルマブ(生後6か月以上)
- ネモリズマブ(6歳以上)
- レブリキズマブ
- (3) 経口薬
-
- JAK阻害薬(ウバタシチニブ、アブロシチニブ、バリシチニブ)
まず「寛解導入」といって湿疹を良くする治療を行います。その後、湿疹のないスベスベの状態を維持するための「寛解維持療法」を行います。保湿剤だけでは湿疹が再燃する場合、上記外用薬の使用間隔を調整しながら減量するプロアクティブ療法を行います。見た目に症状がなくなっても皮膚の炎症は残っているため、すぐに治療をやめないで徐々に抗炎症薬の減量を行うようにします。(図3)
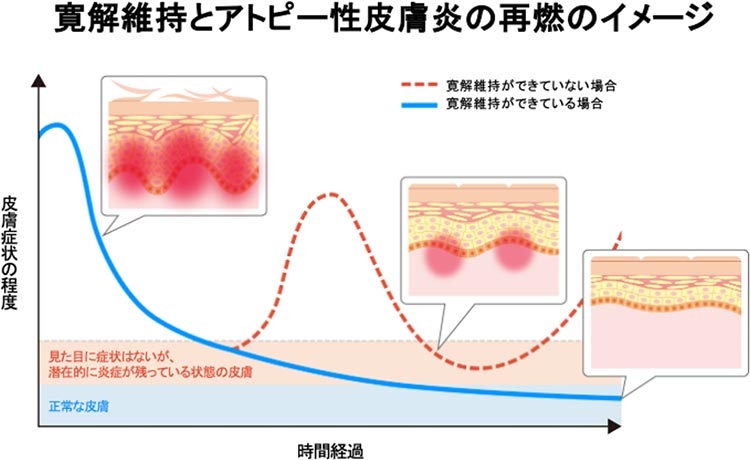
田中暁生先生 監修
抗炎症外用薬でも寛解導入ができず、学校に行けない、夜も眠れないなど重症のアトピー性皮膚炎のお子さまには、上記注射薬や経口薬の使用を検討します。

